Une notion essentielle : la superposition de trois plans veineux
Les veines des membres inférieurs construisent un réseau maillé convergent du capillaire veineux jusqu’à la veine cave inférieure.
Selon que leur diamètre est inférieur ou supérieur à 2 millimètres, il est habituel de décrire respectivement des veines de drainage qui correspondent à un territoire cutané, graisseux ou musculaire, et des veines collectrices (troncs saphéniens, veines tibiales, péronières, poplitées, fémorales, jumelles et soléaires).
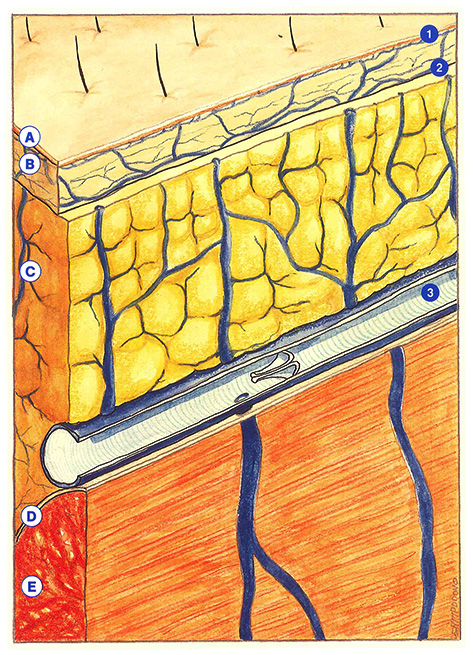
Entre les réseaux veineux du derme, du tissu sous-cutané (graisse) et du muscle s’établissent de très intimes connexions. Ainsi, le plexus horizontal du derme profond entre en communication avec les vaisseaux perforants issus de la graisse sous-cutanée et du muscle sous-jacent (Figure 44).
Les veines superficielles des membres inférieurs peuvent être définies selon la profondeur de leur situation anatomique. On distinguera alors trois plans superposés auxquels correspondent trois réseaux veineux : dermique, hypodermique et sous-aponévrotique. Cette classification, on le verra, n’est pas dénuée d’intérêt pour expliquer nombre de faits cliniques.
Le réseau dermique
L’épaisseur de l’épiderme varie de 0,05 à 0,3 millimètre, voire 1 millimètre à la plante des pieds. Quant à celle du derme, elle est comprise entre 1 et 2 millimètres. Alors que le derme renferme des vaisseaux sanguins et des lymphatiques, l’épiderme en est totalement dépourvu, sa nutrition étant assurée par transsudation à partir des vaisseaux dermiques.
Les veines dermiques s’organisent en deux plexus horizontaux, l’un superficiel dit souspapillaire, l’autre profond. Ces deux structures sont connectées entre elles et communiquent conjointement avec le réseau veineux hypodermique.
Ici aussi, le diamètre permettra de distinguer des microveinules (moins de 0,01 millimètre) et des veinules (entre 0,01 à 0,1 millimètre de section). Les veinules dermiques deviennent visibles à travers l’épiderme lorsque leur diamètre excède 0,1 millimètre. En se dilatant, elles réalisent alors ce que Von Graf dénommait dès 1807 des télangiectasies. A ce propos, il est intéressant de noter que ne sont accessibles à l’injection sclérosante que les veinules ectasiques d’un diamètre supérieur à 0,3 millimètre. Cependant, le produit sclérosant pourra secondairement atteindre les veinules de calibre plus réduit.
Le réseau hypodermique
Dans l’hypoderme, les lobules graisseux sont délimités par des travées de fibres collagènes issues du derme. Celles-ci réalisent des septums interlobulaires, véritables haubans inextensibles qui réduisent la mobilité cutanée en se fixant aux aponévroses musculaires. Curri a parfaitement démontré que les veinules et les veines hypodermiques ne pénètrent pas dans les lobules graisseux, mais cheminent le long des septums.
On peut dès lors envisager que l’augmentation de volume des adipocytes se traduit par une compression des veines interlobulaires. Leur fonction de drainage se trouve ainsi limitée, ce qui accentue bien sûr les varicosités. Se profile ainsi l’étroitesse des relations entre le tissu graisseux hypodermique et la circulation veinolymphatique.
Le réseau sous-aponévrotique
Il est constitué par des veines intramusculaires (veines jumelles, soléaires, fémorale profonde) et des veines intermusculaires (veines tibiales, péronières, poplitées, fémorales superficielle et commune). Toutes deux sont reliées aux réseaux hypodermique et dermique par des veines perforantes directes ou indirectes, souvent multiramifiées.
Les conséquences
Une telle disposition anatomique avec sa richesse d’interconnexions apporte une explication à la genèse des varicosités intradermiques. Celles-ci correspondent à des dilatations permanentes des veinules dermiques.
A la lumière des techniques récentes d’exploration de la microcirculation cutanée (échographie 20 MHz, microphlébographie, laser-Doppler, capillaroscopie en pleine peau, biopsies), chaque région cutanée apparaît comme une entité anatomique et fonctionnelle indépendante.
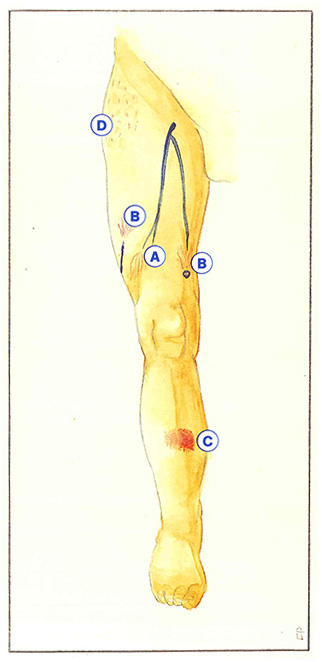
La forme, la couleur, les conditions d’apparition et les facteurs d’aggravation des varicosités permettent de leur attribuer plusieurs mécanismes de formation.
Elles sont le plus souvent liées à une hyperpression dans un tronc veineux hypodermique ou intramusculaire. Quand l’hyperpression est la conséquence d’un reflux sus-jacent, les varicosités apparaîtront en éventail et centrées vers le haut (Figure 45-A). En revanche, si le reflux est sous-jacent, elles seront centrées vers le bas (Figure 45-B). Un autre mécanisme : l’ouverture de shunts artérioveineux à l’occasion d’une grossesse ou d’un déséquilibre hormonal. Dans ce cas, on observera de larges nappes de varicosités angiomateuses, très denses et rouge vif (Figure 45-C).
Dernier mécanisme en cause, l’augmentation de volume des adipocytes hypodermiques. Véritable lipodystrophie localisée du conjonctif sous-cutané, la cellulite entrave le drainage des territoires dermiques. Il en résultera des varicosités disséminées, non centrées sur une veine d’alimentation (Figure 45-D).
Pour en savoir plus
Braveman LM., Keh-Yen A. Ultrastructure of the human dermal circulation. J Invest Dermatol 1983, 81: 438-42.
Curri S.B. Anatomie microvasculaire de la peau et de ses annexes. Phlébologie, 1990, 43: 407-30.
Curri S.B., Merlen J.E Troubles microvasculaires du tissu adipeux. J Mal Vasc, 1986,11: 303-9.
Griton Ph. Que penser des voies de drainage des télangiectasies ? Ouest Medical, 1985, 38: 603-7.
Merlen J.E, Coget J.M., Sarteel A.M. La cellulite : affection microvasculoconjonctive. Phlébologie, 1979, 32: 279-82.